Une maladie infectieuse transmise par piqûre de tique
La borréliose de Lyme est la maladie transmise par les tiques la plus fréquente en France. Elle est causée par une bactérie du complexe Borrelia burgdorferi sensu lato transmise à l’homme par piqures de tiques dures du genre Ixodes infectées. Les principales espèces pathogènes de Borrelia en Europe sont B. afzelii, B. garinii et B. burgdorferi sensu stricto.
Si la maladie est présente sur tout le territoire hexagonal, il existe d’importantes disparités géographiques.
La présentation clinique la plus fréquente est une éruption cutanée appelée érythème migrant mais l’infection peut également provoquer plus rarement des manifestations disséminées.
Des mesures de prévention individuelle existent contre les piqûres de tiques, permettant de réduire le risque de contracter les infections qu’elles peuvent transmettent.
En 2024, 28 % de la population déclarait, dans le cadre du Baromètre de Santé publique France, avoir déjà été piquée par une tique au cours de sa vie et 5 % dans la dernière année. Par ailleurs, en 2016, 35 % de la population hexagonale déclarait n’avoir jamais entendu parler de la borréliose de Lyme, cette proportion était de 21 % en 2019 et 16 % en 2024, montrant un possible impact bénéfique des campagnes de sensibilisation engagées dès 2016.
Dans ce contexte, les enjeux de Santé publique France sont :
- De surveiller la borréliose de Lyme. Nous nous appuyons pour cela sur le Réseau Sentinelles, le Centre national de référence des Borrelia et les données du PMSI.
- De suivre l’évolution du niveau de connaissance et de perception de la borréliose de Lyme par la population.
- De favoriser l’utilisation des moyens de prévention de la borréliose de Lyme et des maladies transmises par les tiques.

Ixodes ricinus, vecteur de la borréliose de Lyme
En France, le vecteur de la borréliose de Lyme est une tique dure du complexe Ixodes ricinus. Les tiques sont des acariens prenant leur repas sanguin sur des animaux, l’Homme est un hôte accidentel.
Les tiques dures Ixodes ricinus vivent dans les forêts de feuillus, les sous-bois, les pâturages/prairies ; elles sont peu fréquemment retrouvées dans les forêts de conifères. Elles peuvent être aussi rencontrées dans les zones boisées péri-urbaines et dans les parcs en ville ainsi que les jardins privés. Elles sont présentes dans la plupart des régions hexagonales à l’exception de zones de haute altitude, de zones très sèches ou inondables.
La recherche d’un hôte pour leur repas sanguin (activité de la tique) s’effectue lorsque les conditions environnementales sont optimales (humidité, température). Elles ont une activité saisonnière d’avril à novembre habituellement, dans les régions à climat continental et une activité toute au long de l’année dans les régions à températures plus douces (climat océanique).
Le cycle de développement de la tique Ixodes ricinus se déroule en trois stades et la longueur de ce cycle varie de 2 à 6 ans. Les stades sont les suivants : de l’œuf nait une larve se transformant en nymphe (2 mm) puis en adulte (3-4 mm). Un repas sanguin sur un hôte est requis pour la ponte des œufs de la tique femelle adulte et à chaque stade de son développement. La tique Ixodes ricinus s’infecte en se nourrissant du sang d’hôtes contaminés par des bactéries Borrelia burgdorferi sensu lato. Les principaux hôtes réservoirs de Borrelia burgdorferi sensu lato sont des petits mammifères sauvages (campagnols, mulots, écureuils, etc.).
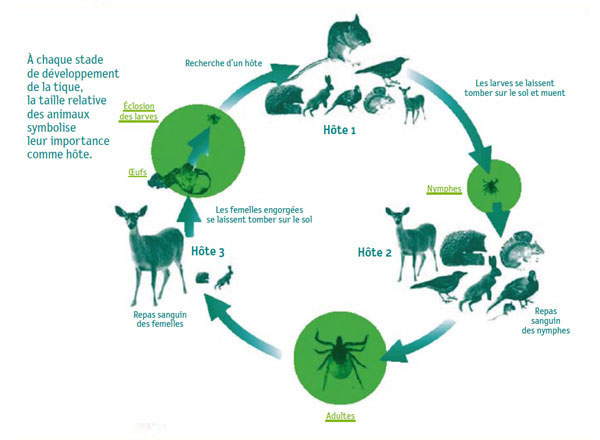
Certaines espèces d’oiseaux ou de reptiles sont également réservoirs. Les grands mammifères tels que les cervidés sont des hôtes des tiques adultes mais des réservoirs de Borrelia burgdorferi incompétents, c’est-à-dire incapables d’assurer la transmission de la bactérie à une tique non infectée. Le repas sanguin dure de 3 à 7 jours en fonction des stades. A la fin du repas sanguin, la tique se détache de son hôte et tombe dans la végétation proche du sol. Elle a besoin d’un minimum d’humidité pour survivre (80 %) et peut attendre plusieurs mois pour passer au stade suivant du cycle ou déposer ses œufs s’il s’agit d’une tique femelle.
La tique Ixodes ricinus n’a jamais été mise en évidence dans les départements et régions d’Outre-Mer, du fait d’un climat non adapté à leur développement.

Une transmission par les tiques
La transmission de Borrelia burgdorferi se fait à l’Homme par piqure d’une tique Ixodes infectée. Pendant le repas sanguin qui suit la piqure, les bactéries de l’intestin de la tique passent vers ses glandes salivaires. La transmission par la salive dépend du temps de contact et du taux d’infestation de la tique. Dans les études américaines le risque de transmission apparaît faible pour des durées d’attachement inférieures à 72 heures. En Europe, des données expérimentales et cliniques ont montré que ce délai est plus court avec un risque augmenté après 24 heures d’attachement. Ce délai dépend du vecteur et de la bactérie, il a été démontré que la transmission de B.afzelii est plus rapide que celle de B. burgdorferi sensu stricto.
L’Homme peut être piqué par une tique à tout stade de son développement (larve, nymphe, adulte). Les nymphes semblent être responsables de la plupart des transmissions. Elles sont en effet plus nombreuses que les adultes, plus à même de piquer l’Homme (plus de 80 % des piqures dans certaines régions) et aussi moins à même d’être détectées lorsqu’elles sont attachées du fait de leur plus petite taille.
En France, la prévalence de l’infection à Borrelia burgdorferi dans les tiques varie au cours des saisons et des localités de 2 à 20 %. Ces taux d’infestations peuvent aller jusqu’à 30 % en Europe centrale.
Il est essentiel de noter que la borréliose de Lyme ne se transmet pas :
- De personne à personne
- Par contact direct avec des animaux
- Par voie alimentaire (par exemple : venaison)
- Par piqure d’autres insectes
Le HCSP souligne en 2017 (avis du 27/06/2017), qu’il n’existe aucun cas rapporté de transmission de Borrelia burgdorferi sensu lato à l’homme par transfusion sanguine ou par greffe. Des études ont cependant montré que la bactérie B.burgdorferi pouvait survivre dans du sang stocké pour des dons (Nadelman RB et al. 1990 ; Johnson SE et al. 1990).
La transmission materno-fœtale a été suspectée dans quelques études de cas isolés, cependant les données d’études rétrospectives et prospectives plus larges n’ont jamais confirmé que la borréliose de Lyme pouvait contribuer à des issues de grossesse défavorables.
La transmission par le lait maternel ou par voie sexuelle est à ce jour non documentée chez l’homme.
Manifestations cliniques
Un diagnostic de borréliose de Lyme peut être envisagé si le patient a été exposé à un risque de piqure de tique. Cependant, un antécédent documenté de piqure de tique n’est pas indispensable pour poser le diagnostic de borréliose de Lyme car une piqure de tique peut passer inaperçue.
Les symptômes de la borréliose de Lyme dépendent du stade de la maladie. Trois stades sont habituellement distingués :
La borréliose de Lyme précoce localisée
Celle-ci survient de 3 à 30 jours après la piqure de tique. Elle est caractérisée par une manifestation cutanée typique, l’érythème migrant. Il s’agit d’une tache érythémateuse, au site de la piqure de tique, indolore et de croissance annulaire et centrifuge.
L’érythème migrant est la manifestation la plus fréquente (60 à 90 % des cas) et la plus évocatrice de la borréliose de Lyme.
Il ne doit pas être confondu avec une réaction à la salive de tique qui apparaît plus précocement et ne s’étend pas de manière centrifuge.
La borréliose de Lyme précoce disséminée
Elle survient de plusieurs jours à plusieurs semaines après la piqure de tique et peut se présenter sur le plan symptomatique sous la forme :
- D’érythèmes migrants multiples
- De manifestations neurologiques (neuroborrélioses : méningoradiculite, paralysie faciale, méningite isolée, myélite aiguë)
- Plus rarement de manifestations articulaires (arthrite avec notion d’épanchement d’une grosse articulation comme le genou), cutanée (lymphocytome borrélien), cardiaques ou ophtalmologiques
La borréliose de Lyme tardive disséminée
Elle survient plusieurs mois voire années après la piqure de tique et est caractérisée par des manifestations :
- Articulaires
- Cutanées (acrodermatite chronique atrophiante)
- Neurologiques spécifiques rares (encéphalomyélite)
Les manifestations cliniques de la borréliose de Lyme aux stades disséminés précoce et tardif peuvent apparaitre après qu’une borréliose de Lyme précoce localisée soit passée inaperçue.
Certains patients présentent des manifestations post infectieuses qui peuvent persister malgré un traitement antibiotique bien conduit ; ils peuvent présenter ce que l’on appelle le PTLDS (Post Treatment Lyme Disease Syndrome), s’apparentant à un syndrome post-infectieux. En cas de difficulté de prise en soins de ces manifestations ou de doute diagnostic, les patients peuvent être adressés par leur médecin traitant dans un Centre de Compétence des Maladies Vectorielles à Tiques (CCMVT) voire dans un Centre de Référence des Maladies Vectorielles à Tiques en cas de situation complexe (CRMVT).

Définition de cas des formes cliniques de la borréliose de Lyme
En savoir plusDiagnostiquer la borréliose de Lyme
Le diagnostic de la borréliose de Lyme repose sur :
- L’observation de signes cliniques objectifs évocateurs
- Les éléments d’anamnèse : antécédents de piqure de tique ou d’exposition à un risque de piqure
- Lors des manifestations disséminées précoces ou tardives, un test sérologique (qui recherche des anticorps spécifiques contre Borrelia burgdorferi sensu lato)
La sérologie n’est pas recommandée au stade de l’érythème migrant (forme la plus fréquente) en raison de nombreux faux négatifs à ce stade. Le diagnostic est alors strictement clinique.
En raison de la faible spécificité de la majorité des manifestations cliniques de la borréliose de Lyme disséminée, un test biologique est nécessaire pour confirmer le diagnostic à ce stade de la maladie.
Les tests biologiques reposent essentiellement sur des techniques indirectes (sérologie : recherche d’anticorps spécifiques). Les techniques de recherche directe (essentiellement la recherche de l’ADN de Borrelia par PCR ou la culture) sont réservées à des laboratoires spécialisés utilisant des méthodes et tests validés.
Le test sérologique est basé sur une approche en deux étapes, un test de dépistage (ELISA, IFI) systématiquement suivi d’un test de confirmation par immuno-empreinte (Western-Blot ou immuno-blot) lorsque le résultat du test de dépistage est positif ou douteux. La sérologie n’a pas d’indication dans les situations suivantes :
- Le dépistage systématique des sujets exposés
- Une piqure de tique sans manifestation clinique
- L’érythème migrant typique
- Le suivi sérologique des patients traités
Traiter la borréliose de Lyme
Le traitement de la borréliose de Lyme repose sur une antibiothérapie quel que soit le stade de la maladie. Au stade précoce localisé, l’antibiothérapie permet la guérison de l’érythème migrant mais également d’éviter la progression vers des formes disséminées.
Prévenir la borréliose de Lyme et les autres maladies transmises pas les tiques
Il n’existe pas, actuellement, de vaccin disponible contre la borréliose de Lyme ou contre les piqûres de tique. Cependant un vaccin est disponible contre l’encéphalite à tiques (mais ne protégeant pas contre les autres infections transmises par les tiques telles que la Borréliose de Lyme).
Les activités exposant aux piqures de tiques sont des activités qui se déroulent dans des lieux favorables à la présence des tiques (zones boisées, prairies, mais aussi les jardins). Il peut s’agir d’activités de loisirs comme d’activités professionnelles (forestiers, bucherons, sylviculteurs, etc.). Les mesures doivent être prises pendant la période d’activité des tiques, d’avril à novembre dans la plupart des régions françaises. Toutefois, il convient d’être prudent tout au long de l’année en cas de climat doux et humide comme en Bretagne.
La prévention individuelle de la borréliose de Lyme, repose sur :
Une protection mécanique
- Marche sur les chemins bien tracés sans végétation dense et sans hautes herbes limitant le risque de contact avec les tiques Ixodes.
- Port de vêtements couvrants, éventuellement imprégnés de répulsifs limitant le risque de piqûre par une tique.
- Port de vêtements clairs permettant de repérer plus rapidement les tiques non encore fixées sur la peau.
Un examen minutieux (car la tique, au stade de nymphe ne mesure que 1 à 3 mm) du corps après une exposition au risque de piqure
Une attention particulière doit être portée aux plis cutanés, à l’arrière des genoux, aux aisselles, aux zones génitales, au nombril et, en particulier chez le jeune enfant au cuir chevelu, au cou, à l’arrière des oreilles.
Il peut être utile de faire une nouvelle inspection le lendemain car la tique, en partie gorgée de sang, sera plus visible.
Le retrait des tiques fixées sur la peau
- Retirer la tique le plus rapidement possible pour éviter la transmission des Borrelia. Le risque de transmission augmente avec le temps d’attache.
- Utiliser un crochet à tique (disponible en pharmacie) si possible, sinon une pince fine ou à défaut une pince à épiler (ne pas arracher la tique avec les doigts).
L’utilisation de vaseline, éther, essence, alcool, anesthésiques locaux ou toute autre substance biologique ou chimique est déconseillée.
- Désinfecter le site de piqûre après le retrait de la tique.
- Surveiller la zone de piqure pendant 4 semaines. En cas d’apparition d’un érythème migrant (plaque rouge et ronde) ou de signes généraux (fièvre, malaise, courbatures) consulter son médecin.
L’antibioprophylaxie après piqûre de tique n’est pas recommandée.
Il n’existe pas d’immunité acquise contre la borréliose de Lyme. Les mesures individuelles de prévention s’appliquent donc aussi aux personnes ayant eu une borréliose de Lyme.
D’autres infections peuvent être transmises par les tiques en France
Plusieurs infections peuvent être transmises par différentes espèces de tiques en dehors de la Borréliose de Lyme. Ces infections sont beaucoup plus rares en France. Les tableaux cliniques qu’elles provoquent sont variés et différents de celui de la borréliose de Lyme. Sont souvent associés de la fièvre avec d’autres symptômes spécifique de l’agent pathogène incriminé. La surveillance de ces maladies est basée sur leurs Centres Nationaux de Références respectifs ainsi que sur la déclaration obligatoire pour l’encéphalite à tique, la tularémie et la fièvre hémorragique de Crimée-Congo (Fièvre Hémorragique Africaine).
* Aucun cas rapporté à ce jour en France hexagonale mais virus détecté dans des tiques Hyalomma marginatum en Occitanie et en Corse.


