Mésothéliome : notre action
Une surveillance spécifique
Santé publique France coordonne le Programme national de surveillance du mésothéliome pleural (PNSM)
Suite à l'interdiction totale de tout usage de l'amiante adoptée en France en 1997, la France s’est dotée d’un programme national de surveillance des effets sanitaires de l’amiante.
En 1998, la Direction générale du travail (DGT) et la Direction générale de la santé (DGS) des ministères respectifs ont saisi Santé publique France (Institut de veille sanitaire en 1998) pour mettre en place le programme national de surveillance du mésothéliome pleural, marqueur spécifique d’une exposition à l’amiante.
Les attendus de ce programme de surveillance épidémiologique étaient initialement de suivre l’incidence de ce cancer en France, les caractéristiques professionnelles des cas (professions, secteurs d’activité, expositions) puis les objectifs ont été élargis en 1999 à la reconnaissance médico-sociale des patients atteints de mésothéliomes. Depuis l’origine, ce programme associe plusieurs équipes d’experts aux compétences complémentaires et est étroitement articulé aux travaux de recherche.
Objectifs
Le PNSM est un système de surveillance épidémiologique des effets de l’amiante sur la santé de la population française permettant :
- d’estimer et suivre l'incidence nationale du mésothéliome pleural et son évolution ainsi que les incidences régionales et départementales ;
- de suivre la survie des patients atteints d’un mésothéliome pleural ;
- de suivre les expositions à l’amiante et la proportion des mésothéliomes attribuables à une exposition à l’amiante, notamment d’origine professionnelle;
- de déterminer les professions et secteurs d’activité les plus à risque et en suivre l’évolution ;
- de contribuer à la connaissance d’autres facteurs étiologiques éventuels (fibres céramiques réfractaires, laines minérales, radiations ionisantes…) ;
- d’évaluer les processus d’indemnisation du mésothéliome de la plèvre : reconnaissance en maladie professionnelle et recours auprès du Fonds d’indemnisation des victimes de l’amiante (Fiva) ;
- par ailleurs, de contribuer à améliorer le diagnostic anatomo-pathologique du mésothéliome pleural en France.
Population : couverture du PNSM
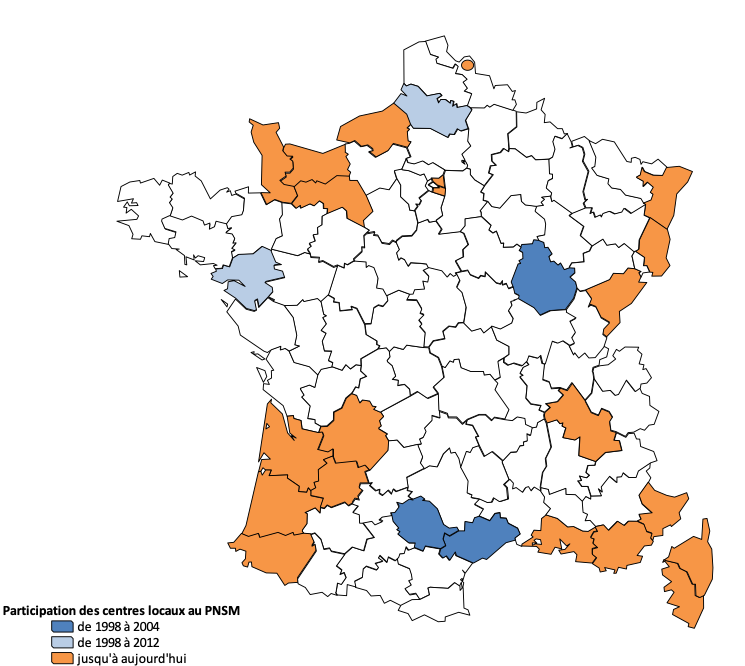
Actuellement, le PNSM couvre 20 départements métropolitains et la zone de proximité de Lille soit environ 18 millions d’habitants (28 % de la population française métropolitaine).
Les nouveaux cas enregistrés et validés concernent les personnes :
- présentant un diagnostic de mésothéliome pleural,
- dont la date de diagnostic est postérieure au 1er janvier 1998,
- résidant, au moment du diagnostic, dans l’un des départements participant au PNSM.
Description générale du traitement :
1. Identification des cas : Le PNSM s’appuie sur l’activité de 10 centres locaux de recueil, chargés notamment de l’identification des nouveaux cas.
Les centres locaux recueillent les cas diagnostiqués de mésothéliomes pleuraux survenant chez des personnes domiciliées dans leur zone de couverture. L’objectif est d’atteindre un recueil exhaustif des cas. Pour cela, ils utilisent une procédure de recherche active auprès de l’ensemble des sources médicales concernées de leur zone de couverture et auprès des lieux de prise en charge hors de cette zone (zone limitrophe en particulier).
Les principales sources interrogées par les centres locaux pour l’identification de nouveaux cas sont :
- Les laboratoires d’anatomo-cyto-pathologie et les experts régionaux du groupe MESOPATH : recueil des comptes-rendus d’anatomo-cyto-pathologie (CRACP)
- Les départements d’information médicale (DIM) des établissements de santé publics et privés : extraction de la base PMSI à partir de certains critères
- Les régimes d’assurance maladie : MSA, SSM, Sécurité Sociale des travailleurs indépendants, Caisse nationale militaire de sécurité sociale, le régime général de l’Assurance Maladie…
- Les réunions de concertation pluridisciplinaire (RCP) concernées par les mésothéliomes
- Les médecins notamment spécialistes (oncologue, pneumologue, chirurgien…) et des consultations de pathologies professionnelles
- Le fonds d’indemnisation des victimes de l’amiante
- Les centres de radiothérapie
- Les certificats de décès
2. Enquêtes d’expositions
Parallèlement, dès leur inclusion dans le PNSM, et sans attendre la confirmation du diagnostic (cf. ci-dessous), les cas sont, sous réserve d’un avis favorable de leur médecin, enquêtés par les centres locaux, en face à face, à l’aide de questionnaires standardisés.
Ces questionnaires permettent la reconstitution de la carrière professionnelle du patient et de l’ensemble des domiciles et établissements scolaires qu’il a fréquentés. Ils permettent également de recueillir des informations sur des situations exposantes à l’amiante et à d’autres facteurs (laines minérales, radiations ionisantes et fibres céramiques réfractaires).
Une évaluation des expositions professionnelles et extra-professionnelles à l’amiante, aux fibres minérales artificielles et aux radiations ionisantes est réalisée par des hygiénistes industriels, par expertise des questionnaires.
Un compte-rendu des résultats d’évaluation de l’exposition professionnelle à l’amiante est ensuite rédigé à l’attention du médecin traitant du cas qui est incité à proposer à son patient d’effectuer une déclaration en maladie professionnelle le cas échéant, et dans tous les cas, une demande d’indemnisation auprès du Fonds d’indemnisation des victimes de l’amiante.
3. Expertise du diagnostic
Pour chaque nouveau cas identifié, une procédure standardisée de confirmation du diagnostic est systématiquement mise en œuvre :
Confirmation anatomopathologique
Tout prélèvement (lames histologiques ou blocs d’inclusion) réalisé par un laboratoire d’anatomie pathologique en charge du diagnostic initial du mésothéliome, est expertisé par le groupe national de pathologistes spécialistes du mésothéliome, le panel national MESOPATH, qui procède à une certification anatomopathologique standardisée du diagnostic. Trois experts, à l’aveugle du statut d’exposition à l’amiante, classent chaque cas comme mésothéliome certain, exclu ou incertain. Lorsque les trois experts sont d’accord sur le diagnostic, la lésion est soit définitivement confirmée, soit définitivement exclue. En cas de discordance, le cas est expertisé collectivement lors de réunions mensuelles de consensus réunissant au moins 10 experts. Le cas est alors soit certifié, soit exclu, soit mis en discussion (expertise clinique).
Confirmation clinique
Lorsque les cas n’ont pu être confirmés sur le plan anatomopathologique (difficultés de diagnostic, matériel jugé insuffisant, absence de prélèvement), une expertise clinique est mise en œuvre. Elle nécessite le retour au médecin prenant en charge le patient et au dossier de ce dernier. Lorsque le dossier est considéré comme suffisant, l’expertise est réalisée de façon indépendante par trois médecins spécialistes (radiologue, pneumo-oncologue, chirurgien thoracique). Les cas sont classés en quatre catégories : « très en faveur du diagnostic de mésothéliome », « peu en faveur », « impossible de conclure compte tenu des éléments fournis », « expertise impossible à réaliser ».
4. Evaluation des processus de reconnaissance médico-sociale
Enfin, des données médico-sociales sont renseignées lors de l’entretien avec le cas et des informations complémentaires sont recueillies auprès des Caisses primaire d’assurance maladie (CPAM) et du Fonds d’indemnisation des victimes de l’amiante (Fiva). Ces données permettent d’évaluer les processus d’indemnisation du patient atteint de mésothéliome, en effectuant d’une part l’étude de la reconnaissance en maladie professionnelle des cas de mésothéliome enregistrés dans le PNSM relevant du Régime général de la Sécurité sociale (RGSS) et d’autre part, le suivi du nombre de sujets indemnisés par le Fiva pour les cas enregistrés à partir de 2005, quel que soit leur régime de protection sociale. De plus, ces données permettent d’étudier les facteurs associés à la prise en charge médico-sociale des mésothéliomes pleuraux inclus dans le PNSM.
Partenariats de Santé publique France :
- Confirmation Anatomopathologique : MESOPATH (Réseau national de référence anatomo-pathologie des mésothéliomes).
- Confirmation Clinique : AP-HM, Hôpital Nord Marseille.
- Expositions - Etiologie : Equipe Epidémiologie, cancer et environnement, Inserm U1219 - Equipe associée Environnement santé travail – EpiCEnE-ESSAT, Bordeaux.
- Évaluation de la prise en charge au titre des maladies professionnelles : Institut Interuniversitaire de Médecine du Travail de Paris Ile de France -IIMTPIF et Institut santé travail Paris-Est - IST-PE, Créteil.
- Signalement des cas et enquêtes auprès des sujets inclus : cf. Tableau
Santé publique France a mis en place, à la demande du ministère de la Santé, la Déclaration obligatoire des mésothéliomes
La déclaration des mésothéliomes est obligatoire en France métropolitaine et ultramarine depuis le 16 janvier 2012 (décret n°2012-47). Elle concerne tous les médecins pathologistes et cliniciens (pneumologues, chirurgiens, oncologues, généralistes…) qui posent un diagnostic de mésothéliome, quelle que soit la localisation anatomique (plèvre, péritoine, péricarde, vaginale testiculaire…).
- Cette déclaration obligatoire (DO) a deux objectifs :
- Renforcer la surveillance épidémiologique des mésothéliomes tous sites anatomiques, sur l’ensemble du territoire national (métropolitain et ultramarin) ;
- Améliorer la connaissance des facteurs d’exposition professionnelle et environnementale, dans trois populations jugées par les experts comme insuffisamment connues : les personnes présentant un mésothéliome hors plèvre, les hommes de moins de 50 ans et les femmes présentant un mésothéliome pleural.
- Définition de cas : Doit faire l’objet d’une notification, tout nouveau cas de mésothéliome malin de la plèvre, du péritoine, du péricarde, de la vaginale testiculaire et de siège autre ou non précisé, diagnostiqué depuis le 1er janvier 2012 :
- à partir d’un examen anatomo-pathologique (environ 94 % des cas). Cet examen devra permettre de préciser le type histologique de la tumeur. Celui-ci sera codé selon la classification ICDO-3 (classification internationale des maladies en oncologie - 3e révision de l’OMS). La date du diagnostic et le numéro d’examen sont à préciser par le pathologiste déclarant ;
- à partir d’une expertise ‘clinique’, en l’absence d’examen anatomo-pathologique ou de confirmation histologique, reposant sur la clinique, la radiologie, l’échographie. Le mode et la date de diagnostic sont à préciser par le clinicien déclarant.
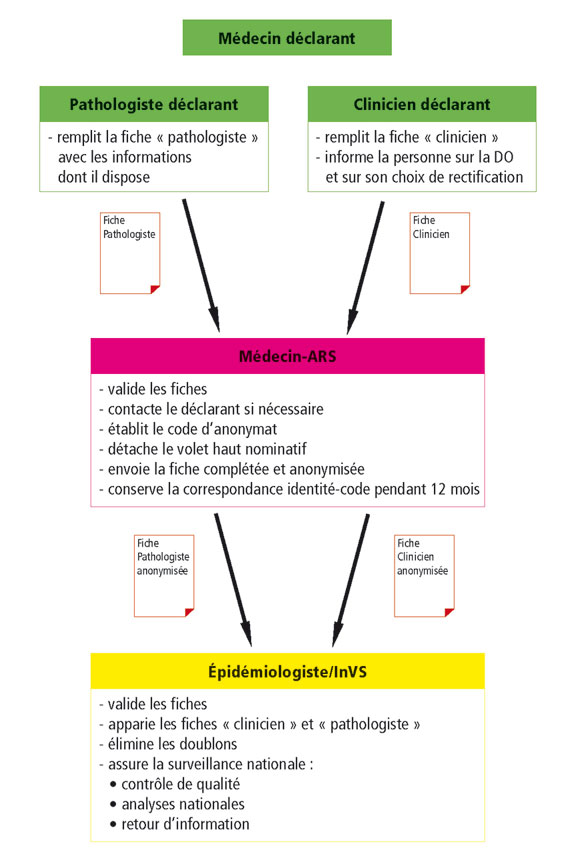
- Procédure : Vous êtes médecin et avez diagnostiqué un cas de mésothéliome ? La procédure de notification comprend deux étapes :
- Renseigner les éléments du formulaire « pathologiste » ou « clinicien » selon votre spécialité ;
- Transmettre rapidement le formulaire rempli, daté et signé par fax au médecin en charge des maladies à déclaration obligatoire au sein de l’Agence régionale de santé (ARS) de votre région d’exercice.
En cas d’impossibilité d’envoi par fax, il est possible de scanner le formulaire et de l’adresser par mail au médecin en charge des maladies à déclaration obligatoire à l’ARS. L'envoi peut également se faire par voie postale sous pli confidentiel avec mention « secret médical ».
Le médecin de l’ARS traitera ensuite votre formulaire et l’adressera anonymisé à Santé publique France qui est chargée de la surveillance nationale des mésothéliomes.
Documents nécessaires à la déclaration obligatoire des mésothéliomes :
- Formulaire pour les cliniciens
- Formulaire pour les pathologistes
- Notice d'information individuelle des patients
- En application de la loi de 1978 relative à l’informatique, aux fichiers et aux libertés, le patient est obligatoirement informé individuellement de ses droits par son médecin (clinicien déclarant) qui lui remettra la notice d’information téléchargeable.
- Information des personnes sur la notification des maladies à déclaration obligatoire
- Les enquêtes d’exposition sont le second volet de la DO mésothéliomes. Une étude pilote a été menée afin de tester la faisabilité et la pertinence de réaliser des enquêtes d’exposition auprès des sujets atteints de mésothéliomes dans neuf régions volontaires : Alsace, Aquitaine, Basse-Normandie, Franche-Comté (régions couvertes par le PNSM, enquêtes réalisées par les centres locaux du PNSM) et Bretagne, Picardie, Limousin, Poitou-Charentes et à La Réunion (régions non couvertes par le PNSM, enquêtes réalisées par les Cellules d’intervention en régions de Santé publique France).
Déclaration obligatoire des mésothéliomes : Faisabilité des enquêtes et de l'évaluation des expositions à partir d'une étude pilote dan...
EN SAVOIR PLUS- La DO des mésothéliomes bénéficie d’un soutien institutionnel (Direction générale de la santé, Direction générale du travail, Institut national du cancer) et des instances et groupes de professionnels (Société française de pathologie, Société de pneumologie de langue française, Conseil national de cancérologie, Conseil national professionnel des pathologistes, réseaux nationaux de référence MESOPATH, RENAPE, MESOCLIN…).
Santé publique France construit le Dispositif national de surveillance des mésothéliomes (DNSM)
A partir de 2015, Santé publique France a piloté un groupe de travail pour l’optimisation, la modernisation et l’adaptation aux enjeux actuels du dispositif national de surveillance des mésothéliomes, de leurs expositions et de leur reconnaissance médico-sociale. Le groupe d’experts a préconisé la mise en place du « Dispositif national de surveillance des mésothéliomes » (DNSM).
Le CEREES a émis fin 2018 un avis favorable pour la mise en place du DNSM et le dossier est en cours de traitement par la CNIL. Pendant cette période, les travaux de surveillance sont poursuivis selon les modalités actuelles (PNSM, DO).
Conformément aux recommandations du groupe d’experts, le DNSM sera constitué de trois entités :
- Le registre du DNSM qui aura, comme tout registre du réseau Francim, pour missions principales :
- La surveillance : incidence-survie, expositions et reconnaissance médico-sociale ;
- La recherche : en conservant notamment les liens avec les équipes partenaires de Santé publique France (MESOPATH, U 1219 Epicene, IIMTPIF).
Le nouveau registre spécialisé des mésothéliomes sera constitué :
- A partir des systèmes existants ;
- En élargissant le champ à tous les sites de mésothéliomes (plus seulement à la plèvre) ;
- En maintenant une couverture géographique limitée, proche de celle du PNSM ;
- En maintenant la spécificité de l’expertise diagnostique (certification MESOPATH et certification clinique) ;
- En respectant les critères du Comité d’évaluation des registres et les critères internationaux d’enregistrement des cas ;
- En développant l’articulation avec le dispositif de surveillance des cancers en population générale et les interactions avec le réseau Francim.
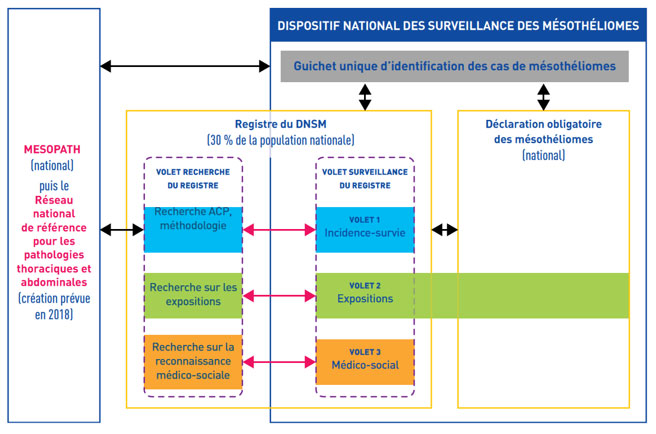
- Le guichet unique d’identification des cas de mésothéliomes, Il sera constitué au niveau national, par rapprochement de MESOPATH et de la DO dans un premier temps. Il visera à garantir l’unicité du recueil et à améliorer l’exhaustivité et le repérage rapide des cas à enquêter.
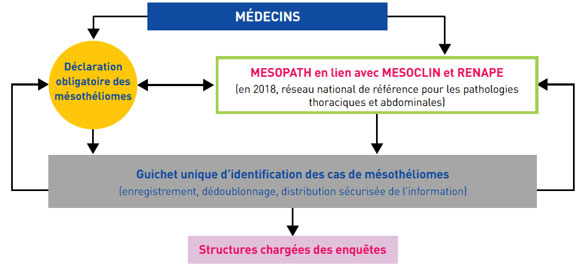
- La déclaration obligatoire des mésothéliomes
Le dispositif réglementaire DO sera maintenu et le dispositif d’enquêtes d’exposition sera progressivement étendu sur le territoire, afin d’améliorer les connaissances, notamment sur les expositions environnementales.
Dispositif national de surveillance des mésothéliomes intégrant la surveillance de leurs expositions. État des lieux des systèmes, enje...
EN SAVOIR PLUSSanté publique France a développé des dispositifs de veille et de surveillance épidémiologique spécifiquement orientés vers les risques professionnels liés à l’amiante
- Le programme ESPrI
- Le suivi des victimes de l’amiante connues par le Fiva
- Le programme Evalutil
Pour en savoir plus, voir le dossier amiante de Santé Publique France
Santé publique France réalise des études ad hoc sur :
- Les expositions professionnelles, dont les résultats seront disponibles dans le rapport 20 ans d’activité du PNSM
- Dans le secteur du BTP
- Dans le secteur de l’éducation nationale
- Les expositions environnementales :
- Etude pilote à partir des enquêtes réalisées dans le cadre de la DO mésothéliomes (rapport 20 ans d’activité du PNSM et bulletin DO des mésothéliomes).
- Études d’évaluation de risque portant sur des situations particulières d’exposition extra-professionnelle à l’amiante. Ces études portent sur l’exposition environnementale des populations riveraines soit d’affleurements naturels, soit d’anciens sites industriels d’exploitation ou de transformation de l’amiante.
- Synthèse des études sur les conséquences sanitaires de l’exposition environnementale à l’amiante
Prévention de l’exposition à l’amiante
Santé publique France émet des recommandations pour un renforcement de la prévention :
Santé publique France plaide en faveur d’un renforcement nécessaire de la prévention sur le risque « amiante » et de l’information sur les possibilités de recours aux dispositifs de reconnaissance médico-sociale existants.
Concernant les expositions contemporaines à l’amiante
Il est essentiel de mettre en place des actions d’information et de prévention ciblées sur les expositions contemporaines à l’amiante, tant auprès des travailleurs et des jeunes en formation, des professionnels de santé que de la population générale :
- Chez les professionnels des secteurs identifiés comme les plus exposés (comme le secteur du BTP) et chez les jeunes de ces secteurs en formation : informer et faire appliquer les mesures de prévention existantes.
- Ne pas négliger les expositions via le bâti (matériaux de construction contenant de l’amiante) : exemple des travailleurs dans l’enseignement.
- Mieux informer les professionnels de santé sur les risques amiante.
- Informer la population générale sur le risque amiante et les moyens de protection, en particulier les risques liés au bricolage, les expositions à proximité de bâtiments vétustes, dégradés, sans négliger la dégradation des bâtiments agricoles…
Santé publique France insiste sur l’importance de mettre en œuvre les plans de retraits d’amiante afin de supprimer l’exposition dans les établissements publics, et de constituer une base nationale de données de ces plans, telle que prévue dans l’axe 5 du plan d’actions interministériel amiante et de la recommandation du groupe de suivi n° 3 du Plan national santé environnement 2015-2019 (PNSE 3) « Pathologies », auquel participe Santé Publique France.
Par ailleurs, pour une meilleure connaissance des éventuelles expositions intra-murales passives, une centralisation nationale des diagnostics techniques amiante (DTA) est également préconisée.
Ces données sont essentielles pour faire progresser les connaissances nationales sur les expositions environnementales des personnes atteintes d’un mésothéliome.
Concernant le recours aux dispositifs de reconnaissance médico-sociale
Il est essentiel de mettre en place des actions d’information sur les dispositifs de reconnaissance médico-sociale et les modalités de recours, tant auprès des professionnels de santé que des patients :
- Mieux informer les professionnels de santé (médicaux et paramédicaux) sur les tableaux de reconnaissance en MP et sur les processus de recours à l’indemnisation
- Mieux informer les patients sur leurs droits à l’indemnisation :
- reconnaissance en maladie professionnelle
- fonds d’indemnisation des victimes de l’amiante.
- Mieux informer les patients sur leurs droits à l’indemnisation :

