Evaluation du programme de dépistage du cancer du colon rectum sur la période du 14 avril au 31 décembre 2015 : Indicateurs nationaux
Rappel : le test au gaïac (Hémoccult® II) a été remplacé par le test immunologique (OC Sensor®) en avril 2015. Sont présentées dans ce sous-chapitre les données de suivi des personnes ayant participé au programme depuis le passage au test immunologique et jusqu'à fin 2015, soit du 14 avril au 31 décembre 2015.
Le descriptif des indicateurs est disponible dans le Guide du format des données et définitions des indicateurs de l'évaluation du programme national
Indicateurs de la qualité du test de dépistage et des examens diagnostiques
Sont présentés dans ce sous-chapitre les données de suivi des personnes ayant participé au programme depuis le passage au test immunologique et jusqu'à fin 2015, soit du 14 avril au 31 décembre 2015. Elles portent sur des indicateurs de qualité du test de dépistage, des examens diagnostiques, notamment le taux de personnes ayant au moins un test non analysable, le taux de personnes ayant un test non analysable non refait, le taux de tests positifs, le pourcentage de réalisation de la coloscopie…
Les indicateurs nationaux de qualité du test de dépistage et des examens diagnostiques figurent dans le tableau ci-contre : format xls et format pdf
Qualité de réalisation des tests
Au total, 1,4 millions de personnes ont réalisé un test de dépistage. Parmi elles, 79 600 (5,8 %) avaient un test qui s'est avéré non analysable. La proportion de personnes ayant un test non analysable était similaire chez les hommes et chez les femmes. Cette proportion augmentait après 69 ans et était plus élevée pour un premier dépistage que pour un dépistage subséquent chez les hommes comme chez les femmes.
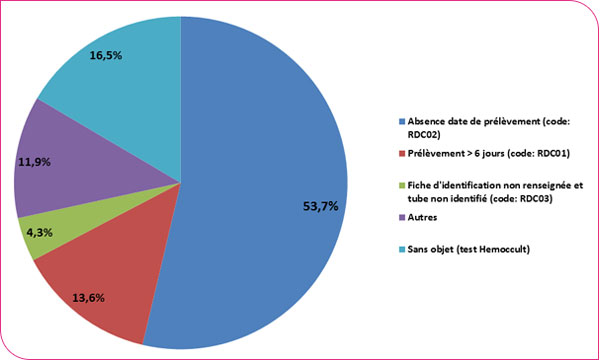
Les raisons principales de test non analysables étaient : l'absence date de prélèvement (53,7 %), l'envoi d'un échantillon destiné à un test au gaïac (16,5 %), le délai de lecture du test dépassé, i.e. supérieur à 6 jours (13,6 %), la fiche d'identification du tube non renseignée (4,3 %).
Répartition des causes de non analyse des tests
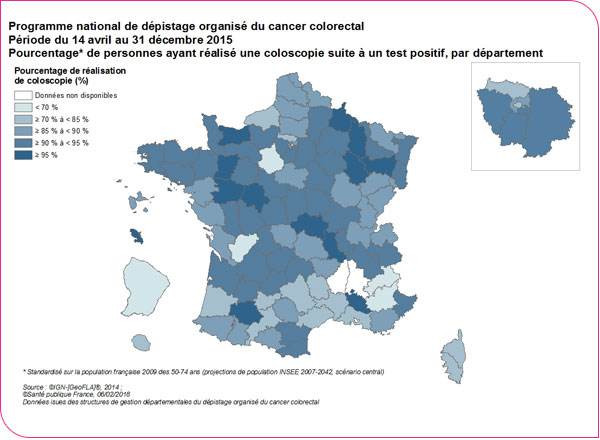
Pourcentage de personnes ayant réalisé une coloscopie suite à un test positif
Parmi les 62 499 personnes ayant un test positif, 54 875 personnes ont réalisé une coloscopie, soit un pourcentage de réalisation de la coloscopie de 88,9 %. Ce chiffre est proche du repère souhaitable recommandé au niveau européen (90 %)1. Ce pourcentage de réalisation de la coloscopie, qui est resté stable par rapport à la période 2013-2014 (88,6 %), variait selon les départements (5e percentile : 63,8 % , 95e percentile : 95,8 %) (Tableau format xls et format pdf). Dix-huit (19 %) départements présentaient des taux inférieurs au repère européen acceptable (85 %).
Pourcentage de personnes ayant réalisé une coloscopie suite à un test positif
Qualité de la préparation de la coloscopie
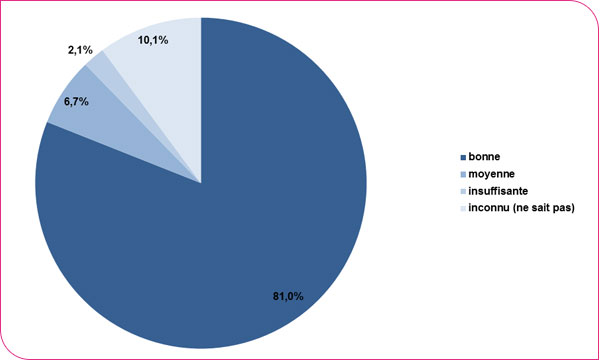
La qualité de la préparation des coloscopies réalisées a été jugée bonne pour 81,0 %, moyenne pour 6,7 % et insuffisante pour 2,1 % des examens. L'information sur la qualité de la coloscopie était manquante pour 10,1 % des examens.
Répartition des coloscopies effectuées selon la qualité de leur préparation
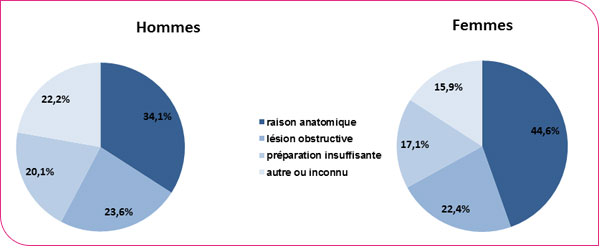
La coloscopie est incomplète lorsque la totalité du côlon et du rectum n'est pas explorée durant l'examen. Le pourcentage de personnes ayant eu une coloscopie complète était de 92,2 % (hommes 92,3 % , femmes : 92,0 %). Ce chiffre est légèrement supérieur au repère acceptable recommandé au niveau européen (90 %) et inférieur au repère souhaitable (95 %). Ce chiffre est resté stable par rapport à la période 2013-2014 (93,4 %). Les raisons pour lesquelles les coloscopies étaient incomplètes variaient selon le sexe : 34,1 % des cas pour des raisons anatomiques chez les hommes contre 44,6 % chez les femmes, 23,6 % chez les hommes pour des lésions obstructives contre 22,4 % chez les femmes. Les autres motifs sont une préparation insuffisante (20,1 % vs 17,1 %) ou un autre motif non spécifié (22,2 % vs 15,9 %).
Répartition des coloscopies incomplètes selon la raison
1 Segnan N, Patnick J, von Karsa L (dir). European guidelines for quality assurance in colorectal cancer screening and diagnosis. First Edition. Luxembourg : European Commission , 2010.
Indicateurs de suivi des examens
Sont présentés dans ce sous-chapitre des indicateurs de suivi des examens : la morbidité de la coloscopie, le délai de réalisation de la coloscopie et le pourcentage de perdus de vue pour les personnes ayant participé au programme entre le 14 avril et le 31 décembre 2015.
Morbidité de la coloscopie
L'exhaustivité du recueil d'information sur les complications de coloscopie et notamment des décès dans les jours suivants la coloscopie ne peut être garantie au niveau national. En effet pour 48,8 % des colposcopies, la variable recensant les incidents et les accidents de la coloscopie n'était pas renseignée, ce qui fait qu'on ne peut savoir si l'information est manquante ou si la coloscopie s'est déroulée sans complication. Compte tenu de ces limites, les statistiques sur la morbidité de la coloscopie ne peuvent être exploitée telles quelles.
Délais de réalisations des coloscopies effectuées
La distribution des délais de réalisation des coloscopies suite à un test positif montre que seulement 18,5 % des coloscopies sont réalisées dans un délai d'un mois, conformément aux repères européens. Le délai médian de réalisation est de 72 jours (vs 62 jours en 2013-2014). Il varie selon les départements (5e percentile : 55,5 jours , 95e percentile: 96,5 jours) : les délais médians les moins long ( < 50 jours) sont observés dans les départements de la Corse et des Hautes-Alpes et le plus long (au-delà de 3 mois : 91.3 jours) dans les départements des Deux-Sèvres, de la Haute-Loire, de la Haute-Saône, de la Maine-et-Loire, de la Martinique, de la Meuse et de l "Oise (Tableau format xls et format pdf)
Délais de réalisations des coloscopies effectuées
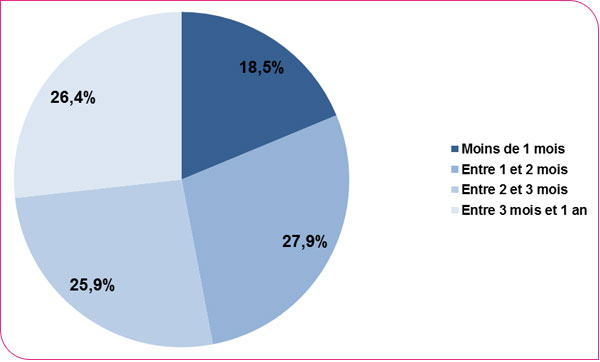
Perdus de vue
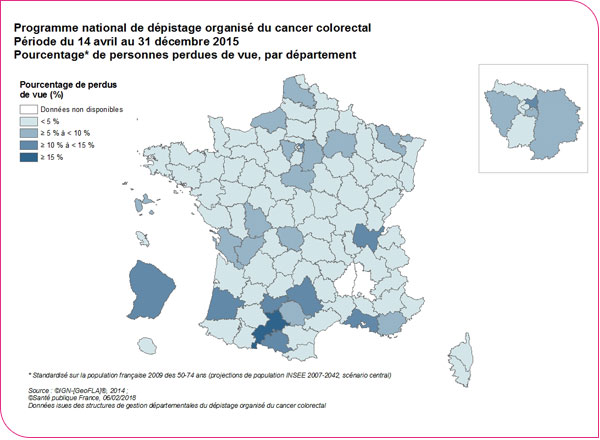
Une personne est considérée comme perdue de vue lorsque la structure de gestion n'arrive à obtenir aucune information sur cette personne 24 mois après la réalisation du test positif. Le pourcentage de " perdus de vue " était de 3,5 % (3,6 % chez les hommes et 3,3 % chez les femmes) pour l "ensemble des départements contribuant au programme. Ce pourcentage variait selon les départements : de 1,5 % au 5e percentile à 6,0 % au 95e percentile) (Tableau format xls et format pdf). Ces disparités départementales reflètent l'hétérogénéité de la documentation au sein des structures de gestion et des suivis des tests (par exemple la transmission des informations par les professionnels de santé à la structure de gestion est plus ou moins systématique).
Répartition géographique des pourcentages de perdus de vue
Indicateurs des lésions détectées
Sont présentés dans ce sous-chapitre les indicateurs des lésions détectées chez les personnes ayant participé au programme entre le 14 avril et le 31 décembre 2015. Il s'agit des indicateurs relatifs à la nature et aux taux des lésions détectées (adénomes, adénomes avancés et cancers) par les examens diagnostiques (coloscopie ou autre).
Sur cette période de 8,5 mois d'invitation, le programme a permis de dépister près de 21 300 lésions néoplasiques avancées (16 974 adénomes avancés et 4 279 cancers colorectaux), contre 20 900 pour une période de près 24 mois en 2013-2014.
Le taux de détection des adénomes avancés (respectivement, cancers colorectaux) est défini comme la proportion de patients chez qui un adénome avancé (respectivement, un cancer) est la lésion détectée la plus péjorative, parmi les personnes ayant réalisé un test de dépistage analysable. Il est exprimé pour 1 000 (‰) personnes dépistées.
Le taux de détection des adénomes avancés (adénome de taille supérieure ou égale à 10 mm, ou présentant une dysplasie de haut grade, ou un contingent villeux) était de 12,1 pour 1000 personnes dépistées (Tableau format xls et format pdf).
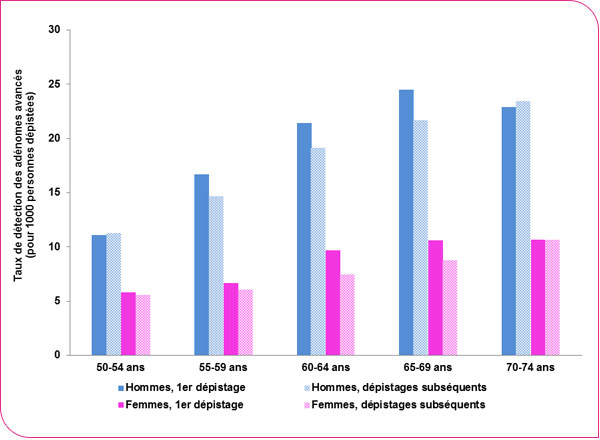
Le taux de détection des adénomes avancés était plus élevé chez les hommes que chez les femmes, il augmentait avec l'âge et était plus élevé lors d'un premier dépistage que lors des dépistages subséquents (voir figures ci-dessous).
Distribution du taux de détection des adénomes avancés selon l'âge, le sexe et le rang du dépistage (adénome taille supérieure ou égale à 10 mm, ou présentant une dysplasie de haut grade, ou un contingent villeux)
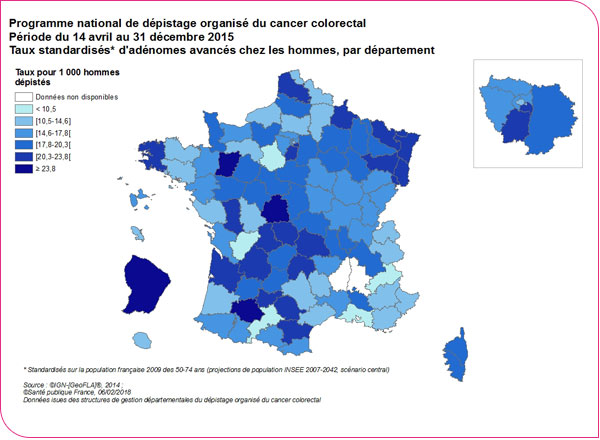
Le taux de détection des adénomes avancés (adénome taille supérieure ou égale à 10 mm, ou présentant une dysplasie de haut grade, ou un contingent villeux) variait selon les départements : de 10,4 ‰ au 5e percentile à 23,7 ‰ au 95e percentile chez les hommes et de 4,3 ‰ au 5e percentile à 11,1 ‰ au 95e percentile chez les femmes (Tableau format xls et format pdf).
Taux de détection des adénomes avancés pour les hommes
Taux de détection des adénomes avancés pour les femmes

Le taux de détection de cancers était de 2,9 pour 1 000 personnes dépistées. Il variait selon l'âge, le sexe, le rang du dépistage. Chez la femme, il est de 2,0 ‰ lors d'un premier dépistage et de 2,3 ‰ lors d'un dépistage subséquent alors que chez les hommes, il est respectivement de 4,0 ‰ et 4,4 ‰, soit 2 fois plus (Tableau format xls et format pdf). Il varie également selon les départements : de 1,5 ‰ au 5e percentile à 6 ‰ au 95e percentile chez les hommes et de 0,7 ‰ au 5e percentile à 4,6 ‰ au 95e percentile chez les femmes (Tableau format xls et format pdf).
Taux de détection des cancers colorectaux pour les hommes
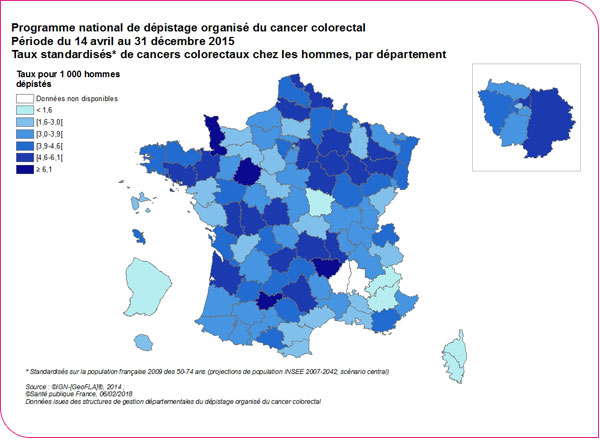
Taux de détection des cancers colorectaux pour les femmes
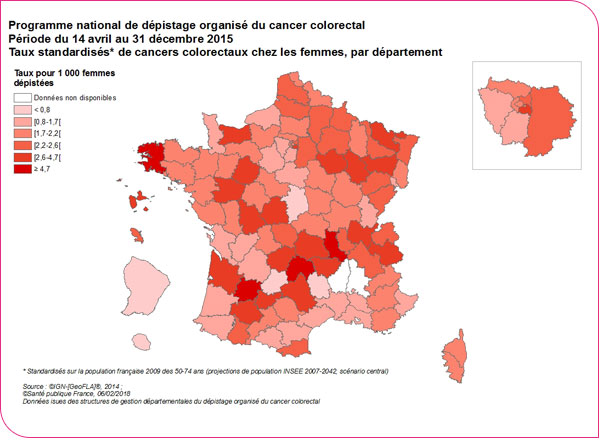
Les taux de détection des adénomes avancés et des cancers colorectaux dépendent fortement de l'incidence départementale des cancers et de la performance des programmes départementaux à détecter ces lésions. En effet, le pourcentage de réalisation de coloscopies parmi les personnes éligibles après un test positif et le pourcentage de personnes pour lesquelles la structure de gestion n'a pas de diagnostic final (perdus de vue ou diagnostics finaux non connus) sont des facteurs qui influencent l'enregistrement de ces lésions et peuvent contribuer à expliquer les disparités départementales. De plus, tels que définis dans le " guide du format de données et de définitions des indicateurs de l'évaluation du programme national ", les adénomes avancés sont des adénomes de tailles supérieures ou égales à 10 mm, de composantes villeuses ou tubulo-villeuses ou ayant une dysplasie de haut grade. Le manque de reproductibilité intra et inter examinateurs des diagnostics des adénomes avancés peut également contribuer à expliquer les différences départementales des taux d'adénomes avancés observés[1].
[1] Denis, B., Bottlaender, J., Breysacher, G., Chiappa, P., Peter, A., Weiss, A.-M. The advanced adenoma: A topical concept but an out-of-date definition? (2011) Hepato-Gastro, 18 (3), pp. 269-276.
Stades des cancers dépistés
Le stade des cancers dépistés par le programme de dépistage organisé a été établi selon la classification internationale TNM de classification des tumeurs malignes1. Cette dernière permet le classement des cancers selon leur degré d'extension anatomique : atteinte locale (ou T), ganglionnaire (ou N) et métastatique (ou M). Elle ne s'appliquant, pour le côlon et le rectum, qu'aux adénocarcinomes " sont décrits dans cette section. Pour les cancers du côlon, la classification histo-pathologique pTNM a été retenue. Pour les cancers du rectum, susceptibles d'avoir des traitements néo-adjuvants avant la chirurgie avec pour conséquence une modification du T, du N ou du M de la tumeur dépistée, la qualité des données disponibles et l'hétérogénéité des modalités de documentation de l'information sur le stade ne permet pas d'établir le stade TNM avant traitement. Par conséquent, seuls les cancers du côlon (jonction recto-sigmoïdienne comprise) et les cancers du rectum n'ayant pas bénéficié de traitements néo-adjuvants ont été retenus.
Le stade du cancer est considéré comme inconnu lorsqu'au moins une des informations sur le T, le N ou le M est inconnue (sauf si pT=Tis, dans ce cas le stade TNM est in situ, ou si M=M1, dans ce cas le stade TNM est IV). Parmi les adénocarcinomes du rectum (sans traitements néo-adjuvants) et du côlon dépistés, cette information est manquante chez 34,6 % des personnes. Lorsque le stade ne peut pas être établi, le T est manquant dans 20,3 % des cas, le N est manquant dans 23,2 % des cas et le M est manquant dans 33,8 % des cas. Ce pourcentage d'adénocarcinomes de stade inconnu reflète une grande disparité départementale : il varie de 0 % 100 % (Tableau format xls et format pdf), l'information sur le statut métastatique des cancers détectés étant difficile d'accès.
La description ne porte que sur les 41 départements ayant moins de 30 % de données manquantes dans les stades des cancers, ce qui correspond à 2 048 adénocarcinomes du côlon et du rectum (sans traitements néo-adjuvants) dépistés. Parmi ces adénocarcinomes, 8,5 % sont de stade pTNM inconnu.
Parmi les adénocarcinomes de stades connus, 32,1 % sont des carcinomes in situ et 67,9 % sont des cancers invasifs (stade I à IV), dont 46,1% sont de stade I, 21,5 % de stade II, 21,9 % de stade III et 10,1 % de stade IV (Tableau format xls et format pdf).














